¿Cuánto dura un esguince de tobillo?
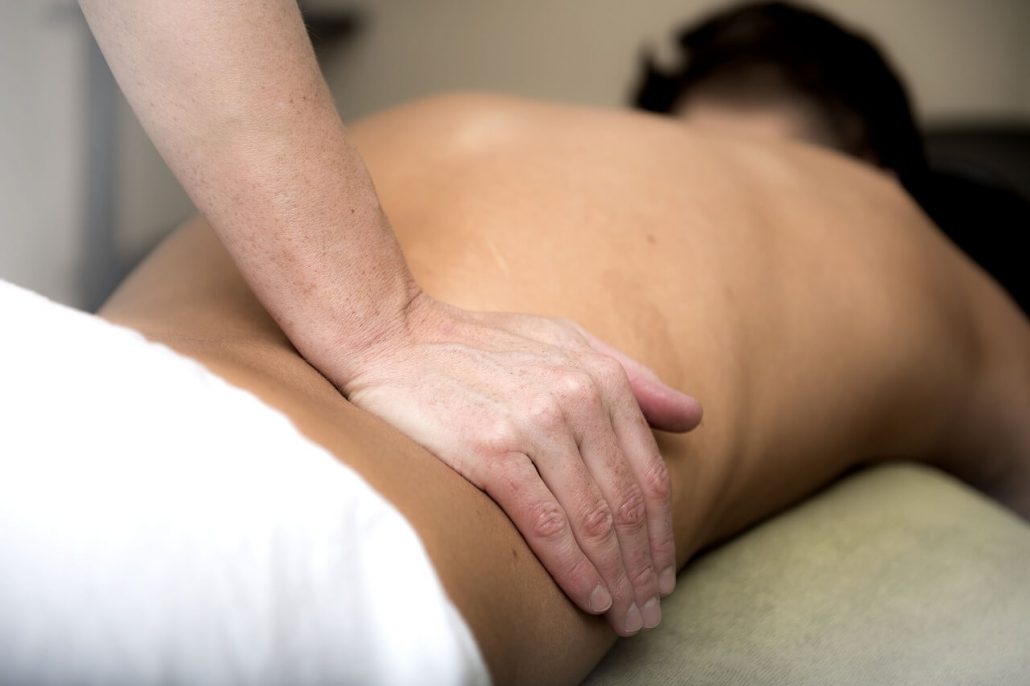
Algunos de los factores que determinan cuánto dura un esguince de tobillo pueden ser la edad, profundidad del daño y tiempo en que tarde en atenderse la lesión, pues se trata de una contusión que es muy frecuente y tiene grados de intensidad. La atención oportuna y adecuada es fundamental para tratar una torcedura o esguince de tobillo, para lo cual fisioterapia las rozas tiene la respuesta adaptada a cada tipo de lesión.
Un esguince de tobillo no es otra cosa que la rotura o desgarro de uno o varios ligamentos ubicados en el tobillo, y pueden ser de la parte interna o de la interna del pie; sin embargo, el que se lesiona con mayor frecuencia es el lateral externo.
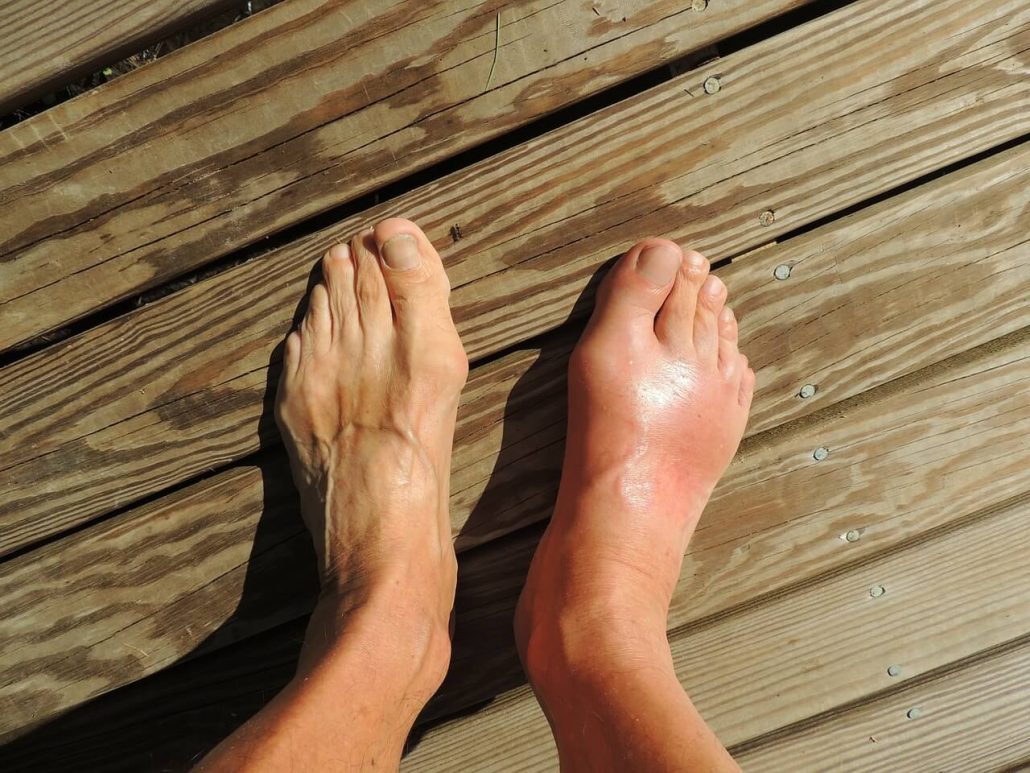
Una rotura de este ligamento puede incluir a los tres fascículos que lo componen, como son el posterior, el medio y el interior, produciendo hemorragia interna, que surge como un hematoma en el pie, la falta de movilidad, dolor intenso y producción del líquido de los ligamentos. Todo esto impide que podamos apoyar el pie y caminar normalmente.
Ligamentos que sufren cuando ocurre un esguince de tobillo
El tobillo está conformado, entre otros elementos, por articulaciones que necesitan las ligaduras para mantener los huesos unidos y conectados, permiten los movimientos específicos e impiden que se desplacen o se luxen. Antes de asumir la recuperación de un esguince de tobillo es necesario conocer que existen tres grados:
- El grado 1 o leve, es aquel en el que los ligamentos sufren una distención ligera, no hay rotura de vasos sanguíneos y el dolor es soportable; aunque se debe tener cuidado al caminar y evitar una nueva torcedura que empeore el cuadro.
- El grado 2 o moderado, en el que los ligamentos sufren una rotura parcial y la articulación se siente floja o suelta; puede haber cierto dolor y hay dificultad para apoyar el pie.
- El grado 3 o grave, en el que ocurre una rotura total del ligamento, incluso llega a escucharse el momento en que se rompe; el dolor es intenso, la inflamación es inmediata y es imposible apoyar el pie.
En este grado aparece un hematoma producto de la rotura, del rompimiento de los vasos sanguíneos.
También está el esguince crónico, aquel que empezó siendo moderado pero que no fue tratado adecuadamente. Este grado de esguince se identifica después de cuatro o cinco semanas sin haber sido tratado, y, sobre todo, si el pie ha tenido movimientos dinámicos e intensos como correr, bailar, saltar o hacer algún deporte.
¿Qué factores influyen para curar un esguince de tobillo?
Para el fisioterapeuta o el traumatólogo es importante saber algunos factores para determinar la recuperación de un esguince de tobillo, pues involucra varios que determinan el tiempo para poder decir que el tobillo está totalmente curado.
Entre estos factores están:
- La actividad cotidiana que lleve la persona, si practica algún deporte, camina demasiado o sus jornadas laborales son de pie, lo cual hará la recuperación más lenta. La recomendación del especialista es que se guarde reposo.
- Si han ocurrido lesiones anteriores en el mismo pie y en qué circunstancias, para determinar la debilidad de los ligamentos y tendones.
- La intensidad del desgarro que, cuando es muy fuerte, se escucha el crujido, lo cual suele dar una idea de la gravedad de la contusión.
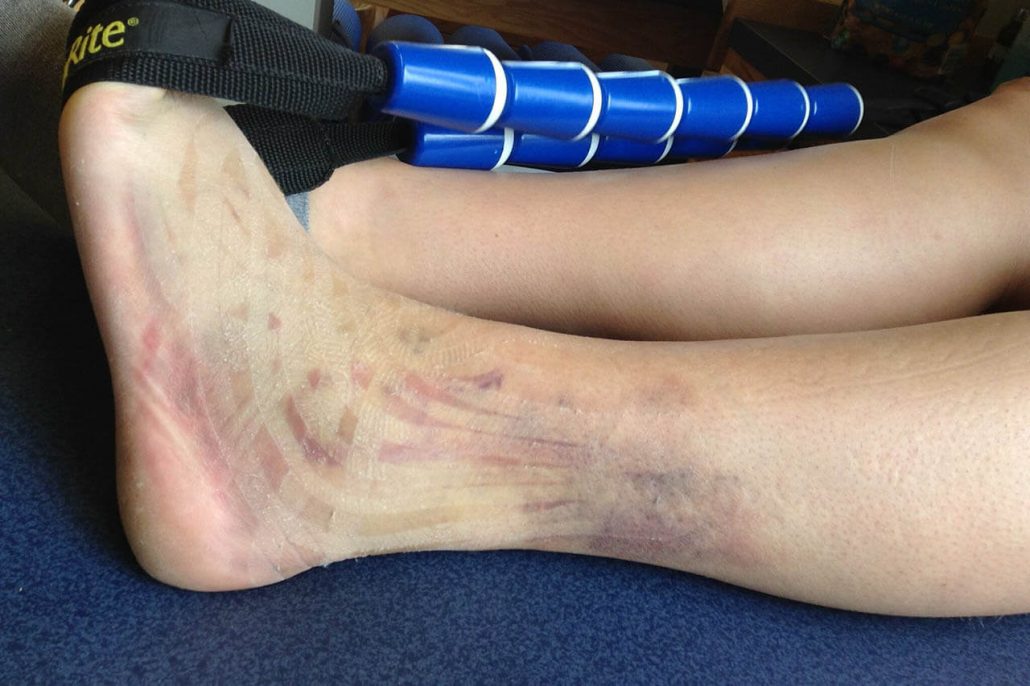
Tiempo de recuperación de acuerdo con el grado de la lesión
- Si la lesión es de primer grado, la inflamación es leve y el dolor no es tan intenso. Para estos casos se suele recomendar tomar un antiinflamatorio y analgésico que ayude a la recuperación, poner hielo en la zona afectada o cremas de temperatura variable que aumenten el flujo sanguíneo. Por lo general, la persona puede retomar su vida cotidiana a la segunda semana.
- Si el esguince de tobillo es de segundo grado, el pie se inflama inmediatamente, se recomienda tomar medicamentos antiinflamatorios y analgésicos por siete días y guardar reposo de tres a seis semanas para retomar la vida cotidiana. Lo ideal es acompañar el tratamiento con sesiones de fisioterapia que vayan recuperando la movilidad del pie y el fortalecimiento de los músculos. El número de sesiones dependerá de la respuesta que dé el paciente a las terapias.
- En cuanto a los esguinces de tercer grado, que significan la rotura total de uno o más ligamentos, la recuperación puede durar hasta dos meses, y también supone la reincorporación paulatina a las actividades cotidianas. Además de la toma de medicamentos, la aplicación de terapia fría y de calor, debe haber una visita al fisioterapeuta, pues este dará las recomendaciones necesarias para la rehabilitación total del pie.
Siempre es necesario seguir las indicaciones de los especialistas y tener una rutina en casa de aplicación de frío y calor, intentar darle movilidad al pie y evitar hacer el movimiento que originó la torcedura.
Otras recomendaciones
Nadie está exento de sufrir una torcedura de tobillo, sin embargo algunas actividades elevan el riesgo de que haya una luxación del pie. Tampoco existe una solución definitiva para que no vuelva a ocurrir una lesión. No obstante, se pueden tomar algunas medidas para evitar la posibilidad de sufrir un esguince de tobillo y mantener fuertes las articulaciones, como pueden ser:
- Usar zapatos que den soporte al pie y lo mantengan protegido.
- Usar zapatos de la talla que se ajusten cómodamente a la atomía del mismo.
- Evitar el uso de zapatos de tacón alto o que no den estabilidad al pie.
- Realizar ejercicios para fortalecer los músculos del pie, y especialmente el tobillo.
- Si se practica algún deporte debe hacerse un calentamiento y estiramiento previo a la rutina de ejercicios, así como al final de la jornada deportiva.
- No practicar deportes en los que no se tenga un entrenamiento apropiado.
- Hacer ejercicios que involucren el equilibrio.
- Estar atento a cómo se pisa en terrenos irregulares o superficies inestables.
- Llevar una dieta sana y equilibrada que involucre todos los grupos alimenticios.
- Mantener la hidratación adecuada.
- Descansar lo suficiente para que los músculos se recuperen correctamente.
- Acudir al fisioterapeuta cuando ocurran esguinces de tobillos.